Liebe Patientin,
lieber Patient,
Ihre eigenen Zähne sind Gold wert, denn sie bedeuten Lebensqualität.
Parodontitis ist eine oft übersehene Krankheit, die meist schmerzfrei verläuft. Die Behandlung ist ein wichtiger Schritt für Ihre Mund- und Allgemeingesundheit.
Parodontitis ist eine entzündliche Erkrankung des Zahnhalteapparates, die durch Knochenverlust gekennzeichnet ist und unbehandelt zum Zahnverlust führt.
Die Dentalhygieniker*in ist gemeinsam mit Ihrem Zahnarzt*in die spezialisierte Fachkraft für parodontale Erkrankungen. Ein dauerhafter Behandlungserfolg ist nur durch eine gute Zusammenarbeit von Ihnen und uns möglich.
Wir haben Ihnen in dieser Broschüre allgemeine Informationen zu der Erkrankung zusammengestellt. Wir setzen auf Teamarbeit. Lassen Sie sich in Ihrer Zahnarztpraxis beraten.
Herzliche Grüße
Ihr Team vom Berufsverband deutscher Dentalhygienikerinnen e.V.
Bestellen Sie bis zu 50 Exemplare für Ihre Praxis!

Quadratisch
14,8 x 14,8 cm
28
Seiten
bis zu 50
Exemplare
Kostenlos
für BDDH Mitglieder
Zahnfleischentzündung (Gingivitis)
Wie stelle ich fest, ob ich an
Parodontitis erkrankt bin?
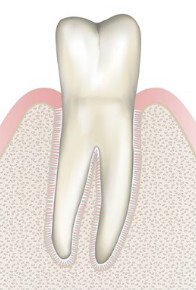
Ihre Zahnarztpraxis kann mit Hilfe eines Schnellbefundes (PSI) feststellen, ob Ihr Zahnfleisch gesund oder krank ist. Dieser Test nimmt wenig Zeit in Anspruch und sollte in regelmäßigen Abständen durchgeführt werden.
Werden Zahnfleischerkrankungen frühzeitig erkannt, sind sie gut behandelbar.
Durch die regelmäßige Teilnahme an präventiven Maßnahmen im Rahmen der professionellen Zahnreinigung (Professionel Mechanical Plaque Removal kurz PMPR ) kann eine Entstehung einer Parodontitis verhindert werden.
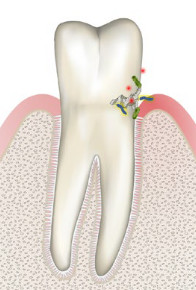
- Die Ursache sind Bakterien und Stoffwechselprodukte, die sich in einem Biofilm am Zahnfleischrand ansammeln
- Die Bakterien scheiden Stoffwechselprodukte (z.B. Zellgifte) aus, die eine Entzündungsreaktion auslösen
- Das Zahnfleisch fängt auf Berührung an zu bluten und ist gerötet

Gingivitistherapie
- Durch eine gute Mundhygiene und regelmäßige professionellen mechanischen Plaquereduktion kann eine Gingivitis vollständig geheilt werden
- (PMPR) können zur Prävention von Parodontitis beitragen. In diesem Rahmen erstellt Ihre Dentalhygieniker*in oder Zahnmedizinische Prophylaxeassistent*in gemeinsam mit Ihnen ein individuelles Mundhygienekonzept für eine langfristige orale Gesundheit
Warum fördern professionelle Zahnreinigungen (PMPR) die orale Gesundheit?
- In der Mundhöhle sind viele Nischen und für die Zahnbürste (und dem Zahnzwischenraumbürstchen) schwer zugängliche Flächen. Bei der professionellen mechanischen Plaquereduktion werden alle Zahnflächen gründlich gereinigt und poliert.
- Die PMPR und eine gute Mundhygiene tragen dazu bei, das Gewebe entzündungsfrei zu erhalten
- Das Risiko an einer Parodontitis zu erkranken wird minimiert
Welche Mundhygieneprodukte sind empfehlenswert?
- Es gibt unzählige Mundpflegeprodukte. Befundorientiert kann Ihre Dentalhygieniker in / Zahnmedizinische Prophylaxeassistentin Sie individuell beraten und das passende Produkt für Sie auswählen. Allerdings können Mundhygieneartikel alleine keine Zahnfleischerkrankungen heilen. Lassen Sie sich in Ihrer Praxis beraten!
Parodontitis
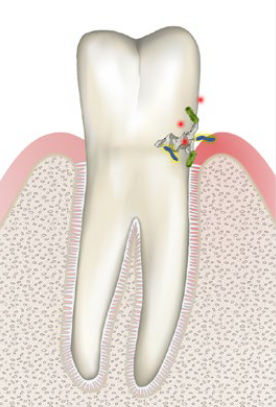
- Ohne Verbesserung der Mundhygiene erreicht die Gingivitis ein chronisches Stadium mit Zunahme der Entzündungsreaktionen
- Durch den verbliebenen Biofilm und der daraus resultierenden Entzündung löst sich die anfällige Verbindung von Zahnfleisch und Zahn. Es entsteht eine krankhafte Zahnfleischtasche
- Bakterien gelangen nun in die Tiefe unterhalb des Zahnfleisches und entziehen sich so Ihrer Mundhygiene
- Bei einer Parodontitis ist nicht nur das Zahnfleisch entzündet, sondern auch der gesamte Zahnhalteapparat samt Bindegewebe und Stützknochen der Zähne
- Durch Entzündungsreaktionen baut sich dieser weiter ab
- Unbehandelt schreitet die Parodontitis weiter voran, infolgedessen lockern sich die Zähne und es droht der Zahnverlust
Kann ich durch eine gute Mundhygiene Parodontitis heilen?
Nein. Eine gute Mundhygiene kann nicht alleine zu einer Ausheilung der Parodontitis beitragen. Eine gute Mundhygiene ist unerlässlich um das Voranschreiten der Parodontitis zu verhindern.
Kann Zahnstein eine Entzündung verursachen?
Zahnstein entsteht aus verbliebenen Biofilm, der sich durch Mineralien aus dem Speichel verhärtet. Seine Oberfläche ist rau, weitere Bakterien können sich gut anhaften und die Entzündung weiter unterhalten.
Anzeichen/Zeichen einer Parodontitis:
Zahnfleischrötung und Schwellung
Zahnfleischbluten
Zahnfleischrückgang (Rezessionen)
Zahnlockerung
Zahnwanderung
Mundgeruch
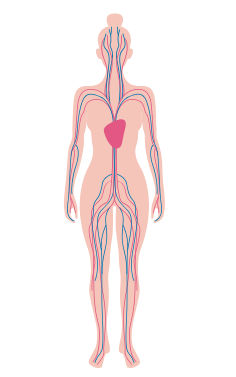
Beeinflusst Parodontitis meine Allgemeingesundheit?
Bakterien aus der Mundhöhle können durch den Blutkreislauf in den gesamten Körper gelangen und Einfluss auf die Allgemeingesundheit nehmen.
Parodontale Erkrankungen beeinflussen:
- Diabetes mellitus
- Rheumatische Erkrankungen
- Herz-Kreislauf-Erkrankungen
- Es gibt Hinweise, dass Parodontitisbakterien einen Einfluss auf Frühgeburten bei schwangeren Frauen haben.
Bei wem kann sich eine Parodontitis entwickeln?
Bei entsprechenden Risikofaktoren kann jeder eine Parodontitis entwickeln. Meist beginnt sie jedoch erst im höheren Erwachsenenalter. In sehr seltenen Fällen kann sie auch schon im Jugendalter entstehen.
Habe ich ein erhöhtes Risiko an Parodontitis zu erkranken?
Es gibt beeinflussende Risikofaktoren für die Entstehung einer Parodontitis. Die am häufigsten vorkommenden Faktoren sind, neben einer unzureichenden Mundhygiene:
- Rauchen
- Diabetes mellitus
Sie können den Verlauf der Erkrankung, sowie die Behandlungsergebnisse negativ beeinflussen. Weitere Einflussfaktoren sind Medikamente, Adipositas, eine genetische Veranlagung und Fehlernährung.
Ihr Zahnarzt oder Ihre Dentalhygienikerin kann Sie umfassend zu den Themen beraten.

Parodontitisbehandlung
Um eine Parodontitis erfolgreich zu behandeln, sind systematisch aufeinanderfolgende Behandlungsschritte notwendig.
1.Therapiestufe
Empfehlenswert sind 2-3 Sitzungen
- Aufnehmen eines Mundhygienebefundes
- Anleitung zu einer idealen Mundhygiene
- Professionelle mechanische Plaquereduktion, um an der Zahnfleischoberfläche einen entzündungsfreien Zustand zu erreichen
- Scharfe Kanten entfernen, undichte Füllungen erneuern, um einen hygienefähigen Zustand zu erreichen
- Anfertigen von Röntgenbildern zur zusätzlichen Beurteilung des Knochenabbaus
- Erstellen eines Parodontalbefundes (Taschenbefund)
2. Therapiestufe: Antiinfektiöse Therapie (Parodontitisbehandlung)
- Diese wird in mehreren Sitzung in der Regel unter lokaler Betäubung durchgeführt
- Der Biofilm und Zahnsteinablagerungen unterhalb des Zahnfleisches werden mit Hilfe von Ultraschall oder Handinstrumenten entfernt. Das ist ein schonendes Vorgehen
Reevaluation (Nachkontrolle zur Neubeurteilung)
- Einige Wochen nach der Parodontitisbehandlung wird ein erneuter Parodontalbefund aufgenommen, um das Behandlungsergebnis neu zu beurteilen
- Parodontitis ist gut behandelbar, es können allerdings Resttaschen verbleiben
- Mit dem neuen Befund können diese Resttaschen künftig individuell in der Nachsorge behandelt werden.
- Eventuell kann eine Therapieergänzung / 3.Therapiestufe (chirurgischer Eingriff) an einzelnen besonders tief entzündeten Stellen sinnvoll sein
4. Therapiestufe: Parodontale Nachsorge / unterstützende Parodontitistherapie (UPT)
- Um die Behandlungsergebnisse stabil zu halten, ist eine regelmäßige Nachsorge und eine gute häusliche Mundhygiene dringend erforderlich
- In den verbliebenen Taschen bildet sich immer wieder ein bakterieller Biofilm, welcher von der Dentalhygieniker*in oder vom Zahnarzt*in reduziert werden kann. So kann der bislang erreichte Zustand stabil gehalten werden, damit es zu keinen weiteren Entzündungen und Knochenabbau kommt
- Zur Verlaufskontrolle werden regelmäßig Parodontalbefunde aufgenommen.

Nachsorge / unterstützende Parodontitistherapie (UPT)
Wie oft ist die UPT notwendig?
Kann ich meine Zähne durch die Nachsorge erhalten?
Wie häufig die Nachsorge bei Ihnen notwendig ist, hängt von Ihrem persönlichen Risiko ab (Mundhygiene, Parodontitis-Stadium, allgemeine Erkrankungen, Rauchen usw.)
Die UPT kann zwei bis vier Mal im Jahr empfehlenswert sein.
Dadurch wird die Bakterienmenge stark reduziert, das Risiko für einen weiteren Verlust des Zahnhalteapparates sinkt.
Gleichzeitig hat es einen positiven Einfluss auf Ihre Allgemeingesundheit. Der Körper (das Immunsystem) ist in der Lage ein Gleichgewicht zwischen guten und schlechten Bakterien zu halten. Die UPT ist ein Leben lang empfehlenswert.
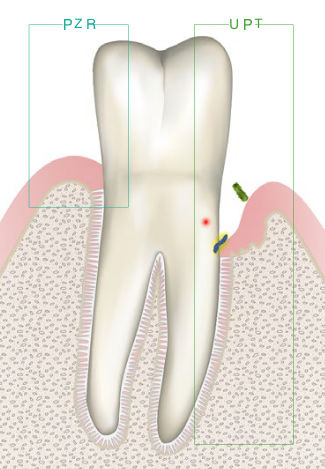
Was ist der Unterschied zwischen einer professionellen mechanischen Plaquereduktion (PMPR) und der unterstützenden Parodontitistherapie (UPT)?
Eine PMPR wird bei parodontal gesunden Patienten zur Vorbeugung durchgeführt. Sie besteht aus folgenden Behandlungsschritten:
- Abklärung der allgemeinen Anamnese (Krankheitsgeschichte)
- Es werden alle oralen Strukturen umfangreich kontrolliert
- Sie bekommen hilfreiche Tipps für die häusliche Mundhygiene
- Die Zahnflächen oberhalb des Zahnfleischsaumes werden intensiv gereinigt und poliert
PMPR (Professionelle mechanische Plaquereduktion) wurde früher auch als PZR bezeichnet.
Die UPT ist eine Therapie für parodontal erkrankte Patienten. Bei der UPT werden die Behandlungsschritte einer PMPR, um weitere notwendige Maßnahmen ergänzt:
- Im Bereich unterhalb des Zahnfleisches wird der Biofilm mit seinen Bakterien entfernt
- Das Gleichgewicht zwischen guten und schädlichen Bakterien wird dadurch wieder hergestellt
- Es wird regelmäßig ein Parodontalbefund aufgenommen um gezielt, verbliebene Zahnfleischtaschen zu therapieren und Neuerkrankungen (Rezidive) frühzeitig festzustellen. Dadurch ist die UPT umfangreicher und zeitintensiver in ihrer Behandlung als die PMPR. Ihre Dentalhygieniker*in hat die notwendige Qualifikation um diese Behandlung durchzuführen

Kann auch an einem Implantat eine Entzündung entstehen?
Es kann zu einer bakteriellen Entzündung am Zahnfleischrand (Mukositis) und des umliegenden Knochens (Periimplantitis) von Implantaten kommen. Hat sich eine Periimplantitis einmal entwickelt, kann der Verlauf viel schneller sein als an einem natürlichem Zahn.
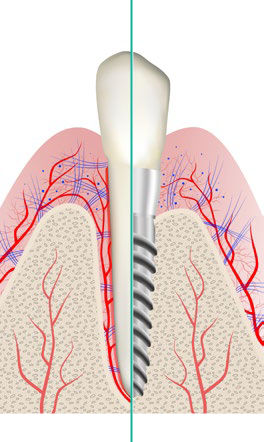
- Das Gewebe am Implantat ist mit einem Narbengewebe vergleichbar. Die Immunabwehr ist im Vergleich zum natürlichen Zahn verändert
- Natürlicher Zahnhalteapparat mit Blutgefäßen zwischen Zahn und Knochen zur Immunabwehr (siehe Bild linke Seite)
- Das Implantat ist direkt mit dem Knochen verbunden (siehe Bild rechte Seite)
- Bakterien können schneller unter den Zahnfleischsaum gelangen. Sie schreiten mit geringer Abwehr voran.
- Die Bakterien können in den Stützknochen (des Implantates) eindringen und einen Abbau verursachen. Beim Fortschreiten der Erkrankung droht ein Implantatverlust.
Behandlung von Implantaten
Die Prävention von Implantaten ähnelt der von natürlichen Zähnen. Eine professionelle mechanische Plaquereduktion (PMPR) mit Parodontalbefunden dient der Gesunderhaltung.
Für die häusliche Mundhygiene kann eine besondere Anleitung hilfreich sein. Es ist möglich, dass die Pflege der Implantate – und dem zugehörigen Zahnersatz – erschwert ist. Ihre Praxis unterstützt Sie gerne dabei.
Unser Ziel ist es, Erkrankungen am Stützgewebe von Implantaten zu vermeiden oder frühzeitig zu erkennen. Eine regelmäßige Prophylaxe-Sitzung in Ihrer Praxis ist notwendig.
Ist eine Periimplantitis diagnostiziert, zieht die Therapie oft weitere chirurgische Eingriffe und Kosten mit sich.

